Chlopenní vady jsou onemocnění postihující srdeční chlopně, které usměrňují tok v srdci správným směrem. V současnosti jsou nejčastěji degenerativního původu, nebo vznikají na podkladě vrozených změn chlopní. Postižené chlopně přestávají správně plnit svou funkci – dochází k nedomykavosti (regurgitaci), nebo ke zúžení chlopně (stenóze). Výsledkem je narušení přečerpávací funkce srdce.
Výskyt chlopenních vad stoupá s věkem – u osob nad 70 let se středně významné a významné postižení chlopní vyskytuje u 10% populace. Některé chlopenní vady jsou vrozené, ty se obvykle projevují již v mladším věku.
Aortální stenóza je nejčastější chlopenní vadou u dospělých. Hlavní příčinou je zvápenatění a omezení pohyblivost cípů chlopně. Vzniká buď na normální (trojcípé) chlopni, nebo na vrozeně odlišné (dvoucípé, bikuspidální) chlopni, pak se vada rozvíjí dříve. Méně často se aortální stenóza objevuje u osob, které v mládí prodělaly revmatickou horečku.
Zúžená chlopeň ztěžuje vyprazdňování krve ze srdce a zvyšuje nároky na levou srdeční komoru. Pokročilá vada se projevuje námahovou dušností, bolestí na hrudi při zátěži a omdléváním při námaze.
Aortální nedomykavost může vznikat poškozením cípů chlopně (např. zánětem nebo prolapsem vrozeně bikuspidální chlopně), nebo při rozšíření vzestupné aorty, která na chlopeň navazuje. Krev se vrací přes chlopeň zpět do srdce, což vede ke zvětšení levé komory a zvýšení její zátěže.
Při významné nedomykavosti se vada projevuje dušností, únavou při námaze, někdy také bušením srdce nebo bolestí na hrudi.
Mitrální stenóza je dnes vzácná. Vzniká nejčastěji u pacientů, kteří v mládí prodělali revmatickou horečku, méně často při zvápenatění mitrálního prstence ve vyšším věku. Projevuje se námahovou dušností, poruchami srdečního rytmu (fibrilace síní) a v pokročilejších stavech otoky dolních končetin.
Mitrální nedomykavost může být způsobena postižením cípů chlopně (při prolapsu cípu, prasknutí šlašinek) nebo vzniká druhotně (sekundárně) u jiných onemocnění levé komory (např. po infarktu myokardu nebo při dilatační kardiomyopatii). Návratem krve z levé komory zpět do síně se zvyšují nároky na práci levé komory, jejímu zvětšení a pozdějšímu zhoršení funkce. Významná vada se projevuje dušností, sníženou výkonností, bušením srdce nebo otoky dolních končetin.
Nedomykavost trikuspidální chlopně je obvykle druhotná (sekundární) – vzniká při zvětšení pravého srdce při různých onemocněních (např. při plicní hypertenzi nebo fibrilaci síní). Primární postižení chlopně (např. prolaps, infekční zánět chlopně, vrozená vada) jsou méně časté. Pacienti mívají otoky dolních končetin, dušnost a únavu při námaze.
Na přítomnost chlopenní vady mohou upozornit typické obtíže nebo poslechový nález srdečního šelestu. Také změny na EKG nebo nález zvětšení srdce a městnání krve v plicích na rentgenu hrudníku mohou vést k podezření.
Základním vyšetřením je echokardiografie (ultrazvuk srdce). Provádí se nejčastěji přes hrudní stěnu, posuzujeme typ vady, její závažnost a dopad na funkci srdce. V některých případech je nutné doplnit jícnovou echokardiografii, kdy je tenčí ultrazvuková sonda zavedena do jícnu a umožňuje detailnější zobrazení chlopní. V některých případech využíváme i zátěžové echokardiografické vyšetření s fyzickou námahou (šlapání na kole) nebo s podáváním léků (farmakologická zátěž).
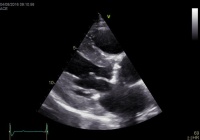
Vyštření přes hrudní stěnu 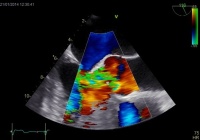
Jícnová echokardiografie
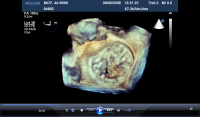
3D zobrazení chlopně
Před plánovanou operací chlopně nebo při nejasném nálezu se provádí katetrizační vyšetření srdce, tenké katétry se zavádějí do srdce přes cévy na předloktí nebo v třísle. Dalšími používanými metodami jsou CT srdce a magnetická rezonance srdce (MRI), které umožňují přesně změřit velikost aorty, zhodnotit funkci srdečních komor a závažnost nedomykavostí.
Způsob léčby závisí na závažnosti vady, přítomnosti obtíží a výsledcích provedených vyšetření. U méně významných vad postačuje pravidelné kardiologické sledování včetně kontrolního echokardiografického vyšetření.
Významné chlopenní vady, které způsobují obtíže nebo ovlivňují nepříznivě funkci srdce, je nutné řešit operací (chirurgicky) nebo katetrizačními výkony.
Pokud je nález na chlopni vhodný, provádí se oprava chlopně (plastika), v opačném případě se nahrazuje chlopeň protézou - mechanickou (kovovou) či biologickou (z prasečí nebo hovězí tkáně). Volba typu náhrady závisí především na věku pacienta (nad 60–65 let se obvykle volí biologická protéza), přidružených onemocněních a preferencích pacienta.
Používá se zejména u starších nebo rizikových pacientů. Nejčastěji se jedná o katetrizační zavedení aortální biologické náhrady chlopně (TAVI) u aortální stenózy. U nemocných, kteří nejsou vhodní k operaci je možné katetrizačně léčit také mitrální a trikuspidální nedomykavost pomocí svorek (klipů), které sešívají cípy v místě nedovírání.
U všech pacientů s chlopenními vadami je důležitá prevence bakteriálního zánětu chlopní (endokarditidy). Doporučuje se dobrá péče o chrup, včasná léčba bakteriálních infekcí a v někdy i preventivní podání antibiotik (při zubních výkonech).
Vyšetření provádíme po předchozím telefonickém objednání na číslech:
22496 2634, 22496 2635 v ambulanci Chlopenních srdečních vad.
II. interní klinika
kardiologie a angiologie 1. LF UK a VFN
U Nemocnice 2
128 08 Praha 2
Česká republika